Koksartroze - Tā ir gūžas locītavas artroze. 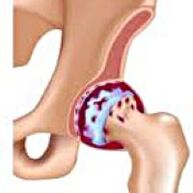 Tas attīstās pakāpeniski, vairākus gadus ir pakļauts progresēšanai, tas var būt gan atsevišķs, gan divkāršs. To pavada sāpes un kustību ierobežošana locītavā. Vēlākos posmos tiek novērota gūžas muskuļu atrofija un ekstremitāšu saīsināšana. Diagnoze tiek noteikta, pamatojoties uz klīniskajiem simptomiem un radiogrāfijas rezultātiem. Koksartrozes agrīnā stadijā konservatīvā ārstēšana. Iznīcinot locītavu, īpaši jauniem un pusmūža pacientiem, ir norādīta operācija (endoprotētika).
Tas attīstās pakāpeniski, vairākus gadus ir pakļauts progresēšanai, tas var būt gan atsevišķs, gan divkāršs. To pavada sāpes un kustību ierobežošana locītavā. Vēlākos posmos tiek novērota gūžas muskuļu atrofija un ekstremitāšu saīsināšana. Diagnoze tiek noteikta, pamatojoties uz klīniskajiem simptomiem un radiogrāfijas rezultātiem. Koksartrozes agrīnā stadijā konservatīvā ārstēšana. Iznīcinot locītavu, īpaši jauniem un pusmūža pacientiem, ir norādīta operācija (endoprotētika).
Vispārīga informācija
Koksartroze (gūžas locītavas osteoartroze vai deformējoša artroze) ir deģeneratīva distrofiska slimība. Parasti tas attīstās 40 gadu vecumā un vecāks. Tas var būt dažādu ievainojumu un locītavu slimību rezultāts. Dažreiz tas notiek bez redzama iemesla. Koksartrozi raksturo pakāpeniski progresīvs kurss. Sākotnējā stadijā tiek izmantotas konservatīvas ārstēšanas metodes. Vēlākos posmos kopīgo funkciju var tikai atjaunot.
Ortopēdijā un traumatoloģijā koxartroze ir viena no visbiežāk sastopamajām artrozēm. Tā attīstības augstums ir saistīts ar ievērojamu gūžas locītavas slodzi un iedzimtas patoloģijas plaši izplatību - locītavu displāziju. Sievietes cieš no koksartrozes nedaudz biežāk nekā vīrieši.
Koksartrozes cēloņi
Gūžas locītavas artroze ir primārā (rodas nezināmu iemeslu dēļ) un sekundārā (izstrādāta citu slimību rezultātā).
Sekundārā koksartroze var būt šādu slimību rezultāts:
- Gūžas locītavas displāzija.
- Iedzimta augšstilba dislokācija.
- Attiecas uz slimībām.
- Augšstilba galvas aseptiskā nekroze.
- Infekcijas bojājumi un iekaisuma procesi (piemēram, gūžas locītavas artrīts).
- Traumas (traumatiskas dislokācijas, gūžas kakla lūzumi, iegurņa lūzumi).
Koksartroze var būt vai nu viena atsevišķa, vai divkārša. Ar primāro koxartrozi bieži tiek novērots vienlaikus mugurkaula (osteohondrozes) un ceļa locītavas (gonartroze) bojājums.
Riska faktori
Starp faktoriem, kas palielina koxartrozes attīstības iespējamību, ir:
- Pastāvīga palielināta savienojuma slodze. Visbiežāk novērots sportistiem cilvēkiem ar lieko ķermeņa svaru.
- Asinsrites traucējumi, hormonālas izmaiņas, metabolisma traucējumi.
- Mugurkaula patoloģija (kifoze, skolioze) vai apstāšanās (plakanas pēdas).
- Vecāka gadagājuma cilvēki un senils vecums.
- Mazkustīgs dzīvesveids.
Pati koksartroze nav mantota. Tomēr dažas pazīmes (metabolisma traucējumus, skeleta strukturālās pazīmes un skrimšļa vājumu) bērnu var mantot no vecākiem. Tāpēc asins radinieku klātbūtnē, kas cieš no coksartrozes, slimības rašanās varbūtība ir nedaudz palielināta.
Patanatomija
Gūžas locītavu veido divi kauli: ileum un augšstilbs. Augšējā galva ir artikulēta ar iliac kaula acetabulu, veidojot savdabīgu “eņģi”. Kustību laikā acetabuls paliek nekustīgs, un augšstilba galva pārvietojas dažādos virzienos, nodrošinot fleksiju, pagarinājumu, nolaupīšanu, ienesšanu un rotācijas gurnus.
Kustību laikā kaulu locītavu virsmas netraucēja slīdēšanu attiecībā pret otru, pateicoties gludiem, elastīgiem un izturīgiem hialīna skrimšļiem, kas aptver grozāmās dobuma dobumu un augšstilba galvu. Turklāt hialīna skrimšļi veic triecienu -absorbējošu funkciju un ir iesaistīti slodzes pārdalīšanā kustības un pastaigas laikā.
Kopīgajā dobumā ir neliels daudzums locītavu šķidruma, kam ir eļļošanas loma un nodrošina hialīna skrimšļa uzturu. Locītavu ieskauj blīva un spēcīga kapsula. Virs kapsulas ir lieli augšstilba kaula un glutālie muskuļi, kas nodrošina kustības locītavā un kopā ar hialīnu skrimšļiem ir arī amortizatori, kas aizsargā locītavu no ievainojumiem ar neveiksmīgām kustībām.
Ar coxartrozi locītavas šķidrums kļūst biezāks un viskozāks. Hialīna skrimšļa virsma izžūst, zaudē gludumu, pārklāta ar plaisām. Sakarā ar raupju, kas rodas, skrimšļi kustību laikā tiek pastāvīgi ievainoti viens otram, kas izraisa to retināšanu un saasina patoloģiskas izmaiņas locītavā. Tā kā coxartroze progresē, kauli sāk deformēties, “pielāgojas” paaugstinātam spiedienam. Metabolisms locītavā pasliktinās. Coxartrozes vēlākajos posmos tiek novērota smaga sāpīgo ekstremitāšu muskuļu atrofija.
Koksartrozes simptomi
Galvenie slimības simptomi ir sāpes locītavā, cirkšņa reģionā, augšstilbā un ceļa locītavā. Tiek novērota arī ar koksesartrozi, kustību stīvumu un locītavas stīvumu, gaitas traucējumiem, klibumam, gūžas muskuļu atrofijai un ekstremitāšu saīsināšanai bojājuma pusē. Koksartrozes raksturīgā iezīme ir nolaupīšanas ierobežojums (piemēram, pacientam ir grūti, mēģinot apsēsties uz krēsla). Dažu pazīmju klātbūtne un to smagums ir atkarīgs no koksartrozes stadijas. Pirmais un pastāvīgākais simptoms ir sāpes.
Pie 1. pakāpes koksartroze Pacienti sūdzas par periodiskām sāpēm, kas rodas pēc fiziskām aktivitātēm (ilgstoša vai ilgstoša staigāšana). Sāpes ir lokalizētas locītavā, retāk augšstilbā vai ceļgalā. Pēc atpūtas tas parasti pazūd. 1. pakāpes koxartrozes gaita nav salauzta, kustības tiek saglabātas pilnībā, nav muskuļu atrofijas.
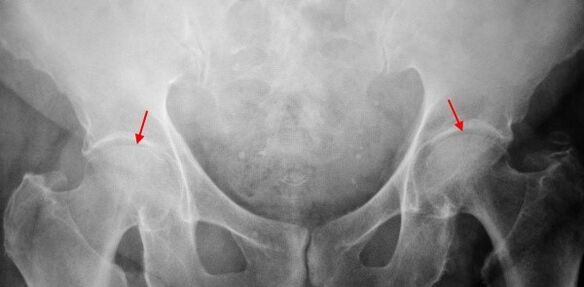
Pacienta x -raibā, kas cieš no 1. pakāpes koxartrozes, tiek noteiktas vieglas izmaiņas: mēreni nevienmērīga locītavas spraugas sašaurināšanās, kā arī kaulu izaugumi ap acetabuluma ārējo vai iekšējo malu, ja nav izmaiņu no augšstilba kaula galvas un kakla.
Pie Koksartroze 2 grādi Sāpes kļūst intensīvākas, bieži parādās miera stāvoklī, izstaro augšstilbā un cirksnī. Pēc nozīmīgām fiziskām aktivitātēm pacients ar koksartrozi sāk mīkstināties. Kustību tilpums locītavā samazinās: augšstilba nolaupīšana un iekšējā rotācija ir ierobežota.
X -ray attēlos 2. pakāpes koxartrozei tiek noteikts nozīmīgs nevienmērīga locītavas spraugas sašaurināšanās (vairāk nekā puse no normāla augstuma). Augstas augšstilba galva ir nedaudz mainīta uz augšu, deformēta un palielinās, un tās kontūras kļūst nevienmērīgas. Kaulu izaugumi ar šo coxartrozes pakāpi parādās ne tikai iekšējā, bet arī acetabuluma ārējā malā un iziet ārpus skrimšļa.
Pie Koksartroze 3 grādi Sāpes kļūst nemainīgas, uztraucoties par pacientiem ne tikai dienas laikā, bet arī naktī. Pastaigas ir grūti, pārvietojoties, pacients ar koksartrozi ir spiests lietot niedru. Kustību tilpums locītavā ir strauji ierobežots, sēžamvietas, gurnu un apakšstilbu muskuļi ir atrofēti. Augstas augšstilba noņemšanas muskuļu vājums kļūst par iegurņa novirzes cēloni priekšējā plaknē un saīsina ekstremitāti sāpīgajā pusē. Lai kompensētu saīsināšanu, pacients, kurš cieš no koksartrozes, staigājot, noliec ķermeni līdz sāpošai virzienam. Sakarā ar to, gravitācijas centrs mainās, strauji palielinās slodze uz iekaisušās locītavas.
Radiogrāfijās par 3. pakāpes koxartrozi asu locītavas spraugas sašaurināšanos, tiek atklāts izteikts augšstilba galvas izplešanās un vairāki kaulu izaugumi.
Diagnostika
Koksartrozes diagnoze ir balstīta uz klīniskām pazīmēm un papildu pētījumu datiem, kuru galvenā ir radiogrāfija. Daudzos gadījumos x -rays ļauj noteikt ne tikai coxartrozes pakāpi, bet arī tās rašanos. Tātad, piemēram, kakla diafiziskā leņķa palielināšanās, acetabula ainas un saplacināšana norāda uz displāziju un augšstilba proksimālās daļas formas izmaiņas tiek norādīts, ka koksartroze ir Pērtes slimības vai jaunības epifiziolīze. Pacientu ar koxartrozes rentgenogrammām var arī noteikt izmaiņas, kas norāda uz ievainojumiem.
Kā citas koxartrozes instrumentālās diagnozes metodes var izmantot CT un MRI. Datortomogrāfija ļauj detalizēti izpētīt patoloģiskas izmaiņas ar kaulu struktūrām, un magnētiskās rezonanses attēlveidošana dod iespēju novērtēt traucējumus ar mīkstajiem audiem.
Diferenciāldiagnoze
Pirmkārt, koxartroze vajadzētu atšķirt no gonartrozes (ceļa locītavas osteoartroze) un mugurkaula osteohondrozi. Muskuļu atrofija, kas rodas 2 un 3 koxartrozes posmos, var izraisīt sāpes ceļa locītavā, kas bieži tiek izteikti gaišākas nekā sāpes bojājuma jomā. Tāpēc, ja pacienta sūdzības par ceļgala sāpēm ir klīniska (pārbaude, palpācija, kustību apjoma noteikšana) ir gūžas locītavas izpēte, un, ja ir aizdomas par koksartrozi, lai pacients novirzītu uz radiogrāfiju.
Sāpes radikulāram sindromam (nervu sakņu saspiešana) osteohondrozei un dažām citām mugurkaula slimībām var atdarināt sāpes ar koxartrozi. Atšķirībā no koksartrozes, saspiežot saknes, sāpes pēkšņi rodas pēc neveiksmīgas kustības, asu pagriezienu, svara celšanu utt., Tiek lokalizēta sēžamvietā un izplatās gar augšstilba aizmuguri. Tiek atklāts pozitīvs spriedzes simptoms - stipras sāpes, kad pacients mēģina pacelt iztaisnotu ekstremitāti, guļot uz muguras. Tajā pašā laikā pacients brīvi paņem kāju uz sāniem, bet pacientiem ar koksartrozi nolaupīšana ir ierobežota. Jāpatur prātā, ka osteohondrozi un koksartrozi var novērot vienlaikus, tāpēc visos gadījumos ir nepieciešama rūpīga pacienta pārbaude.
Turklāt koksesartroze tiek diferencēta ar trochanterītu (zābaku bursite) - aseptisks iekaisums glutālo muskuļu piestiprināšanas vietā. Atšķirībā no koksartrozes, slimība strauji attīstās 1-2 nedēļu laikā, parasti pēc traumas vai nozīmīgas fiziskās aktivitātes. Sāpju intensitāte ir augstāka nekā ar koksartrozi. Kustību ierobežojumi un ekstremitāšu saīsināšana netiek novēroti.
Dažos gadījumos ar netipisku slimības gaitu vai reaktīvo artrītu var novērot simptomus, kas atgādina koksartrozi. Atšķirībā no koksartrozes, ar šīm slimībām sāpju virsotne krīt naktī. Sāpju sindroms ir ļoti intensīvs, var samazināties, ejot. Rīta stīvums ir raksturīgs, kas notiek tūlīt pēc pamošanās un dažu stundu laikā pakāpeniski pazūd.
Koksartrozes ārstēšana
Patoloģijas ārstēšana ir iesaistīta traumatologu ortopēdos. Ārstēšanas metožu izvēle ir atkarīga no slimības simptomiem un stadijas. 1 un 2 koxartrozes posmos tiek veikta konservatīva terapija. Koksartrozes saasināšanās laikā tiek izmantoti injekcijas bloki, nesteroīdie pretiekaisuma līdzekļi (piroksi, indometacīns, diklofenaks, ibuprofēns utt.). Jāpatur prātā, ka šīs grupas narkotikas ilgstoši nav ieteicamas, jo tās var negatīvi ietekmēt iekšējos orgānus un nomākt hialīna skrimšļa spēju atjaunot.
Lai atjaunotu bojātos skrimšļus koksartrozes gadījumā, tiek izmantoti līdzekļi no hondroprotoru grupas (hondroitīna sulfāts, skrimšļa ekstrakts utt.). Lai uzlabotu asinsriti un izvadītu mazu trauku spazmu, tiek izrakstīti vazodilējošās zāles (cinnarisīns, nikotīna skābe, pentoksifilīns, ksanthinols nikotināts). Saskaņā ar norādēm tiek izmantoti muskuļu relaksanti (muskuļu relaksācijas zāles).
Ar spītīgu sāpju sindromu pacientus, kuri cieš no koksartrozes, var izrakstīt intramarikulāras injekcijas, izmantojot hormonālas zāles (hidrokortizons, triamcinolons, metrumors). Ārstēšana ar steroīdiem jāveic piesardzīgi. Turklāt, izmantojot koksartrozi, tiek izmantoti vietējie produkti - sasilšanas ziedes, kurām nav izteikta terapeitiskā iedarbība, tomēr dažos gadījumos tie mazina muskuļu spazmu un samazina sāpes to “novēršošās” darbības dēļ. Tiek parakstītas arī ar koxartrozi, tiek izrakstītas fizioterapeitiskās procedūras (gaismas, ultraskaņas terapija, ārstēšana ar lāzeru, UHF, induktermija, magnetoterapija), masāža, manuāla terapija un terapeitiskā vingrošana.
Koksartrozes diētai nav neatkarīgas terapeitiskās iedarbības, un to izmanto tikai kā līdzekli svara samazināšanai. Ķermeņa svara samazināšana ļauj samazināt gūžas locītavu slodzi un tā rezultātā atvieglot koksartrozes gaitu. Lai samazinātu locītavas slodzi, ārsts, atkarībā no coxartrozes pakāpes, var ieteikt staigāt ar niedru vai kruķiem.
Vēlākos posmos (ar 3. pakāpes koxartrozi) vienīgā efektīvā ārstēšanas metode ir operācija - iznīcinātās locītavas aizstāšana ar endoprotēzi. Atkarībā no bojājuma rakstura var izmantot vai nu vienas vienas zoles (aizstājot tikai augšstilba galvu) vai divus, kas aizstātu gan augšstilba galvu, gan grozāmo dobumu).
Koksartrozes endoprotezēšanas darbība tiek veikta plānotajā veidā pēc pilnīgas pārbaudes vispārējās anestēzijas apstākļos. Pēcoperācijas periodā tiek veikta antibiotiku terapija. Šuves tiek noņemtas 10–12 dienu laikā, pēc tam pacients tiek izrakstīts ambulatorās ārstēšanai. Pēc endoprotezes noteikti tiek veikti rehabilitācijas pasākumi.
95% gadījumu ķirurģiska iejaukšanās, lai aizstātu locītavu ar coxartrozi, nodrošina pilnīgu ekstremitāšu funkcijas atjaunošanu. Pacienti var strādāt, aktīvi kustēties un pat spēlēt sportu. Vidējais protēzes kalpošanas laiks, ievērojot visus ieteikumus, ir 15-20 gadi. Pēc tam ir nepieciešama otra operācija, lai nomainītu nolietotu endoprotēzi.























